
網膜剥離とは?

網膜剥離とは?
目の奥側には、網膜という薄い膜状の組織が存在しています。網膜に届いた光は、この場所で電気信号に変換された後、脳に情報として伝えられます。この結果として、私たちは「ものが見える」という感覚を得ているのです。
このように視覚において重要な役割を果たしている網膜は、大きく分けると2つの層で構成されています。光や色を感知してその情報を脳へと伝える「神経網膜」と、その下にある「網膜色素上皮」です。網膜剥離とは、何らかの原因で、神経網膜が網膜色素上皮から剥がれてしまった状態のことをいいます。
網膜剥離の種類
裂孔原性網膜剥離
網膜剥離の中で最も多く見られるタイプです。神経網膜に裂け目や穴(裂孔・円孔)ができてしまい、目の中にある水(液化硝子体)がその穴を通って神経網膜の下に入り込むことで発生します。
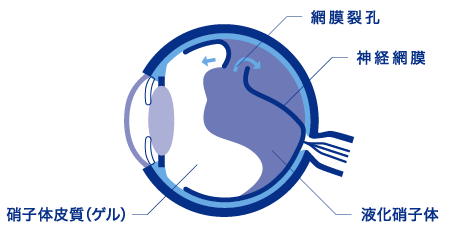
神経網膜を構成している視細胞は、脈絡膜の血管から網膜色素上皮を通して栄養や酸素を受け取っています。網膜色素上皮から神経網膜が剥がれてしまうと、栄養や酸素の供給が途絶え、視細胞の機能が低下してしまうので、剥離した部分に相当する視野が見えにくくなります。
その他の網膜剥離
牽引性網膜剥離:硝子体(ショウシタイ)や増殖膜(細胞の増殖によって眼内に形成された異常な膜のこと)などが網膜表面に癒着し、網膜をひっぱる(牽引する)ことで網膜が剥離してしまうものです。重症の糖尿病網膜症などでみられます。
滲出性網膜剥離:網膜内あるいは脈絡膜の血管などから、何らかの原因で血漿などの液体成分が漏れ出てきたために網膜が剥離してしまうものです。中心性漿液性網脈絡膜症やぶどう膜炎などでみられます。
網膜剥離の症状
網膜剥離の代表的な症状は、以下のとおりです。ただし、網膜裂孔の位置や大きさ、数、進行の程度、出血の有無などによって出る症状が異なり、場合によっては無症状のこともあります。なお、網膜剥離そのものでは痛みという症状はありません。
飛蚊症
白い壁などを見たときに、視野のなかに浮遊物(糸くずやごま粒のようなもの、あるいはリング状のもの)の影が移動するように見える症状です。
光視症
視野に一瞬あるいは数秒間、稲妻のような光が見える症状です。網膜が剥がれたり硝子体に引っばられたりするときの物理的な剌激が、誤って光刺激として脳に伝わることで、視野のなかに光が走ります。
視野全体にススがかかったように見える
硝子体が網膜から剥がれる(後部硝子体剥離、後述)ときに、網膜裂孔が生じて出血することがあります。硝子体内に出血が広がると、視野全体が暗くなる、飛蚊症が増える、ススがかかったように見える、などの症状が現れます。
視野が欠ける、ものがゆがんで見える、
眼鏡を変えても視力が改善しない
剥離した網膜の位置により、見え方への影響は異なります。例えば、眼球上方の網膜が剥離すると、視野の下側が暗くなり、逆に眼球下方の網膜が剥離すると、視野の上側が見えづらくなります。また、黄斑部(視野の中心に対応する部分)の網膜が剥離すると、ものがゆがんで見える、視力が低下する、といった症状が現れます。さらに、網膜裂孔の位置や大きさ、年齢によっても、視野欠損・視力低下の程度や進行速度が異なります。
網膜剥離の原因とは…
網膜剥離の主な原因
若年者(主に20歳前後)の網膜剥離の主な原因は近視や外傷(けが)です。強い近視のある人は、眼球が大きいために、周辺部の網膜が引き延ばされて、薄く破れやすい状態(菲薄化)になってしまう傾向にあります。この部分が実際に破れて裂孔が生じると、網膜が剥離してしまいます。また、けがなどに伴って眼球に強い力がかかると、眼球が変形するとともに網膜に裂孔が生じ、網膜剥離が起きることがあります。
一方、高齢者(主に50歳以降)における網膜剥離の主な原因は加齢です。眼内は、硝子体と呼ばれるゼリー状の透明な液体で満たされていますが、加齢に伴って、硝子体の後方にある網膜から硝子体がしだいに剥がれてきます。この現象を後部硝子体剥離といい、50歳以上で生じることが多いとされています。後部硝子体剥離は、加齢による生理的変化であり、この現象自体が視力に問題を及ぼすことはありません。しかし、硝子体と網膜の間に強く癒着している(くっついている)部分があると、後部硝子体剥離に伴ってその部分の網膜が引っぱられ、裂け目や穴(網膜裂孔・円孔)ができてしまうことがあります。すると、そこから硝子体の液体成分が神経網膜の下に流入し、網膜剥離が起きてしまうのです。
網膜剥離の検査方法
瞳孔を開かせる薬(散瞳薬)を点眼してから眼底検査を行い、網膜が剥離しているか確かめます。硝子体出血があり眼底を観察できない場合には、超音波検査など他の検査を行います。検査自体は、瞳孔が開いたら数分で終了しますが、瞳孔が元の状態に戻るのに数時開かかり、その間はまぶしく見えにくい状態になります。そのため、眼底検査後に運転はできません。
網膜剥離の治療方法注)…
網膜裂孔だけが存在し、網膜が剥離していない場合
レーザーによる網膜光凝固を行います。この治療では、網膜裂孔の周りを熱によって凝固させることで、神経網膜と網膜色素上皮を癒着させます。こうすることで、神経網膜の裏に水分が流入するのを防ぎ、網膜剥離が起きないようにするのです。ただし、裂孔の大きさや後部硝子体剥離の状況(硝子体が網膜を引っぱる力の強さなど)によっては、網膜剥離への進行を防ぎきれないこともあります。そのため、実際にこの治療を実施するかどうか、そしてどのように術後の経過観察を行うかは、患者さんによって異なります。
広い範囲の網膜剥離が存在する場合
基本的に手術を行いますが、裂孔の大きさや位置、網膜剥離の進行の程度、硝子体出血の有無、他の眼疾患の有無などによって手術方法が異なります。手術方法は、強膜バックルと硝子体手術の2つに大きく分けられます。
強膜バックル(強膜内陥術)
眼球を内側に向けて凹ませることで、網膜色素上皮と剥離した神経網膜の距離を縮めるとともに、硝子体が網膜を引っぱる力を弱くするための手術です。眼球の外側からシリコンスポンジを縫い付けて、網膜裂孔のある部分を内側に凹ませます。その後、冷凍凝固や熱凝固などの方法で、網膜裂孔の周りをふさぎます。
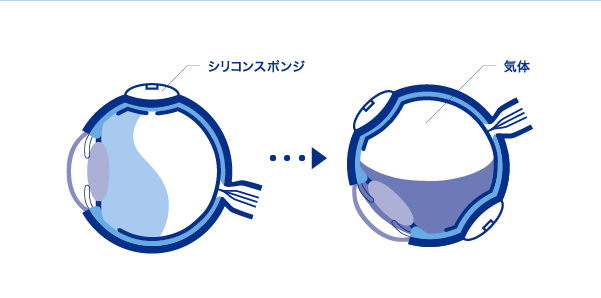
神経網膜の下にたまった液体が多い場合は、目の外側(強膜側)から穴を開けて排出します。また、硝子体内に空気や特殊なガスを注入して、剥がれた網膜を目の内側から押さえつける方法を併用することもあります。注入した気体は自然に吸収されますが、気体がなくなるまではうつ伏せの姿勢でいなければならないなど、体位が制限されます。
硝子体手術
硝子体内に器具を挿入し、硝子体や網膜を引っぱっている増殖膜を切断・除去する手術です。
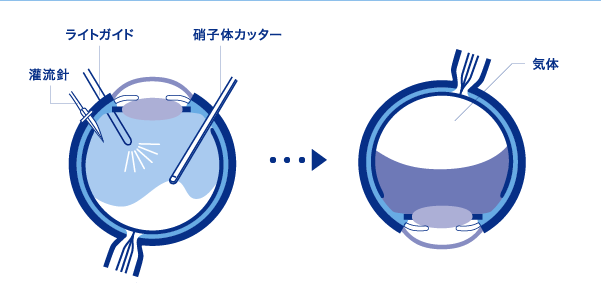
特に、硝子体内に出血がある、裂孔が大きい、網膜剥離が進行して増殖膜が形成されている、といった場合に有用な方法です。
切断後には、硝子体腔(通常は硝子体で満たされている空間)内に気体を注入し、剥がれた網膜を硝子体側から押さえつけます。網膜裂孔は手術中に凝固させますが、完全にふさがる(瘢痕化する)までには、1週間程度かかります。眼内に注入した気体は自然に吸収されてなくなりますが、それまでは1〜3週間程度うつ伏せの姿勢を保たなければならないなど、体位制限が必要となります。
網膜剥離の手術は、失明を予防する目的で行われます。技術の進歩により、手術で剥がれた網膜が元の位置に戻る確率(網膜復位率)は向上していますが、どの程度改善するかは網膜剥離のタイプや剥離の状況によって異なります。再剥離や、網膜剥離のない片方の目に発症する危険性もあり、手術後の経過観察が大切です。
注)検査法や治療法、治療を行う時期は、網膜剥離のタイプや重症度、眼以外の疾患の有無など、さまざまな状況に応じて選択・決定されます。網膜剥離と診断された際には、担当医師の指示にしたがってください。
まとめ
網膜剥離を治療せずに放置すると、網膜が全て剥がれて、最終的には失明してしまいます。飛蚊症や光視症、ものが見づらいなどの症状が気になるようであれば、直ちに眼科を受診しましょう。
参照サイト
- 公益財団法人 日本眼科学会
https://www.nichigan.or.jp/ - 公益社団法人 日本眼科医会
https://www.gankaikai.or.jp/



















